
Alt iLive-indhold gennemgås medie eller kontrolleres for at sikre så meget faktuel nøjagtighed som muligt.
Vi har strenge sourcing retningslinjer og kun link til velrenommerede medie websteder, akademiske forskningsinstitutioner og, når det er muligt, medicinsk peer reviewed undersøgelser. Bemærk at tallene inden for parentes ([1], [2] osv.) Er klikbare links til disse undersøgelser.
Hvis du mener, at noget af vores indhold er unøjagtigt, forældet eller på anden måde tvivlsomt, skal du vælge det og trykke på Ctrl + Enter.
Osteoblastoklastom
Medicinsk ekspert af artiklen
Sidst revideret: 04.07.2025
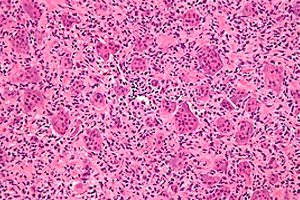
Tilfælde af onkologiske sygdomme stiger konstant i verden. Blandt læsioner i skeletsystemet er osteoblastoklastom (kæmpecelletumor, osteoklastom) den hyppigste – en godartet tumorproces, der er tilbøjelig til malignitet og i stand til at beskadige en række skeletknogler. [ 1 ] Det primære kliniske billede af sygdommen forløber ubemærket, men over tid tiltrækker hævelse af et separat knogleområde opmærksomhed: tumoren vokser gradvist og smertefrit. Behandling af patologien er kirurgisk og involverer fjernelse af osteoblastoklastom i sundt væv. Med rettidig behandling anses resultatet af sygdommen for at være opmuntrende. [ 2 ]
Epidemiologi
Den første detaljerede beskrivelse af denne tumor blev givet af den franske kirurg August Nelaton i det 19. århundrede. Kæmpecelledannelsen blev inkluderet i kategorien fibrøse osteodystrofier. Patologien blev kaldt med forskellige termer: brun tumor, gigantom, osteoklastom, lokal fibrøs osteodystrofi, kæmpecellesarkom. Navnet osteoblastoklastom blev introduceret i medicinsk terminologi af professor Rusakov.
I dag er specialister ikke i tvivl om tumorens oprindelse af osteoblastoklastom, som betragtes som en af de mest almindelige knogletumorer. Sygdommen forekommer hos mænd og kvinder med omtrent samme hyppighed. Der er beskrivelser af familiemæssig og arvelig patologi.
Osteoblastoklastom kan udvikle sig i næsten alle aldre. Der er kendte tilfælde af tumorpåvisning hos både etårige spædbørn og 70-årige ældre. Ifølge statistikker er næsten 60% af patienterne med en sådan neoplasme personer i alderen 20-30 år.
Osteoblastoklastom tilhører kategorien af solitære tumorer, normalt enkeltstående. Sådanne foci udvikler sig sjældent i tilstødende knoglevæv. Læsionen spreder sig oftest til lange rørformede knogler (næsten 75% af tilfældene), og små og flade knogler påvirkes noget sjældnere.
Lange rørformede knogler påvirkes hovedsageligt i epimetafyseområdet (i barndommen - i metafyseområdet). Tumorvækst i vævene i led- og epifysebrusk observeres ikke. Sjældnere påvirker patologien diafyseområdet (mindre end 1% af tilfældene).
Osteoblastoklastom i ansigtsknoglerne tegner sig for mere end 20% af alle tumorer, der findes på dette sted.
Medicinske specialister skelner mellem ondartet og godartet osteoblastoklastom. Malign patologi er sjælden i barndommen.
Årsager osteoklastomer
Læger kan ikke pege på én klar årsag til udviklingen af osteoblastoklastom. Det menes, at patologiens udseende kan påvirkes af:
- inflammatoriske processer, der påvirker knoglerne og periosteumet;
- traumatisk skade eller gentagne skader på det samme knogleområde;
- gentagne bestrålinger;
- forstyrrelse af knogledannelsen i prænatalperioden.
I omkring syv ud af ti tilfælde påvirker osteoblastoklastom de lange rørknogler, men det kan sprede sig til nærliggende sener og blødt væv.
Hvis patologien udvikler sig i det maxillofaciale område, er årsagen oftest en knogleskade eller en infektiøs proces - for eksempel efter tandudtrækning, ekstirpation. Sjældnere registreres forekomsten af en neoplasma i området omkring fibula og tibia, ribben og rygsøjle.
Kvinder lider ofte af dannelsen af en diffus tenosynovial kæmpecelletumor i hænder, tæer, lårben og knæled. En sådan tumor har udseendet af en tæt formation blandt blødt væv, lokaliseret nær senerne. Gradvist spreder processen sig til ledknoglen, hvor den beskadiges og ødelægges.
Generelt anses årsagerne til osteoblastoklastom for at være følgende:
- ændringer i hormonbalancen;
- endokrine patologier;
- eksponering for erhvervsmæssige farer, dårlige vaner;
- dårlig ernæring;
- langvarig eller forkert brug af visse lægemidler;
- parasitære læsioner;
- længerevarende ophold i radioaktive zoner.
Transformation af godartet osteoblastoklastom til en ondartet tumor er mulig under påvirkning af:
- hyppige skader på det patologisk ændrede knoglesegment;
- stærke hormonelle ændringer (for eksempel under graviditet);
- gentagen bestråling.
Ovennævnte faktorer fører ikke nødvendigvis til udvikling af patologi, men de kan have en negativ indvirkning på personer, der er disponeret for udvikling af osteoblastoklastom.
Risikofaktorer
Osteoblastoklastom udvikler sig oftest hos patienter over 10 år. Hos børn under 5 år er patologien meget sjælden.
Risikoen for at udvikle en tumor stiger under påvirkning af følgende faktorer:
- Ugunstige miljøforhold, tilstedeværelsen af professionelle og hjemlige farer, forgiftninger, kroniske infektionssygdomme, parasitangreb.
- Anamnese med onkologiske patologier, tidligere strålebehandling (især flere forløb), anden eksponering for stråling (herunder at bo eller arbejde i radioaktivt farlige områder).
- Hyppige skader, brud, blå mærker, knogleskader.
- Genetiske faktorer, genændringer eller mutationer, kræftdiagnoser hos nære slægtninge.
- Medfødte knogledefekter, forstyrrelser i skeletstrukturen.
Ofte betragtes miljøfaktoren ikke som hovedårsagen, og det er helt forgæves: Miljøproblemer har en direkte indvirkning på luftkvaliteten, fødevarer og vandforholdene i området, hvilket uvægerligt påvirker helbredet. De negative virkninger af ultraviolet stråling bemærkes, hvis en person besøger strande og åbne pools i lang tid og regelmæssigt og bliver solskoldet.
Indflydelsen fra kræftfremkaldende stoffer og stråling findes også i mange farlige industrier, der involverer kemikalier som nikkel, asbest, svovlsyre, arsen, samt metal- og plastforarbejdning.
Patogenese
En kæmpecelletumor er en kompleks histologisk godartet knoglelæsion, der sjældent recidiverer, selvom den bestemt er en kilde til "godartede" metastaser og ofte transformerer til sarkom efter bestråling. I mangel af en klar histogenetisk oprindelse er en kæmpecelletumor opkaldt efter dens specifikke histologiske udseende.
Den typiske morfologiske beskrivelse er en godartet mononukleær stromalcellelæsion med rigelige godartede osteoklastlignende kæmpeceller. Immunhistokemiske og molekylære undersøgelser af osteoklastomvæv viser to stromale cellepopulationer, den ene bestående af prolifererende spindelceller, der repræsenterer markører for osteoblastisk oprindelse,[ 3 ],[ 4 ], mens den anden population består af polygonale celler, der farver for CD14+/CD68+ monocyt/makrofagantigener.[ 5 ]
De vigtigste patogenetiske træk ved osteoblastoklastom:
- Tumoren omfatter to celletyper: flerkernede kæmpeceller og små mononukleære celler;
- Oftest påvirkes det distale segment af lårbenet, det proximale segment af skinnebenet, det distale segment af radius, samt bækkenbenene og skulderbladet (mindre ofte - rygsøjlen);
- læsionen er overvejende isoleret og ensom;
- tumoren er placeret i epifysen eller metafysen, som svulmer betydeligt, deformeres i form af en stor tuberkel eller halvkugle;
- den patologiske proces når ledbrusken og afbrydes;
- Neoplasmen vokser i alle retninger, men den primære vækst observeres langs den lange knogleakse mod diafysen;
- den tværgående dimension øges diametralt med mere end tre gange;
- I den cellulære variant af osteoblastoklastom består neoplasmen af kamre adskilt fra hinanden af komplette og delvise barrierer (som sæbeskum eller uregelmæssige bikager);
- der er en divergens af cortexen, hævelse indefra, udtynding, uden periosteale lag;
- Hvis osteoblastoklastomet er af betydelig størrelse, resorberes cortexen, neoplasmen er omgivet af en tynd skalkapsel bestående af væggene i de overfladiske kamre;
- i den osteolytiske variant er der intet kammermønster, knogledefekten er homogen;
- tallerkenformet marginal defekt;
- resorption af det kortikale lag observeres, skorpen bliver skarpere ved skadeslinjen uden at underminere eller periosteale lag;
- defekten har klare konturer;
- Patologiske frakturer observeres hos 12% af patienterne.
Osteoblastoklastom påvirker områder med en høj koncentration af myeloid knoglemarv. Ofte opdages udtalte krumninger og forkortning af knoglen - især i tilfælde af forsinket diagnose og behandling. I de fleste tilfælde er tumoren placeret excentrisk, med ødelæggelse af langt de fleste knoglekondyler. Røntgenologisk observeres en nedbrydning af det subkondrale knoglelag. I næsten halvdelen af tilfældene påvirkes hele den artikulære ende af knoglen, som hæver, det kortikale lag ødelægges, og læsionen strækker sig ud over knoglegrænserne.
I dag betragtes osteoblastoklastom sjældent som en godartet tumor: den klassificeres som en aggressiv neoplasme, primært på grund af dens uforudsigelighed og høje sandsynlighed for malignitet.
Symptomer osteoklastomer
Kliniske manifestationer i barndommen og alderdommen er næsten de samme. De første tegn opdages ikke med det samme, da osteoblastoklastom i starten udvikler sig latent, og det kan kun identificeres næsten et år efter udviklingens begyndelse.
Eksperter opdeler symptomerne i generelle og lokale. Generelle tegn ledsager normalt malign osteoblastoklastom, og lokale tegn er til stede i godartede neoplasmer.
Generelle symptomer afhænger ikke af placeringen af den berørte knogle:
- stærke smerter i området med tumorvækst;
- palpationsknusning, hvilket indikerer væksten af neoplasmen og ødelæggelsen af knoglesegmentet;
- udseendet af et netværk af kar over det patologiske fokus;
- en konstant stigning i oppustethed;
- øget smerte, efterhånden som tumoren vokser;
- nedsat muskel- og ledfunktion nær det berørte område;
- forstørrelse af nærliggende lymfeknuder;
- generel utilpashed, træthed;
- stigning i kropstemperatur;
- appetitløshed, vægttab;
- apati, hjælpeløshed.
Lokale manifestationer er "knyttet" til placeringen af den berørte knogle. Hvis der for eksempel udvikles osteoblastoklastom i en af kæberne, forstyrres ansigtssymmetrien gradvist. Patienten begynder at opleve vanskeligheder med at tale og tygge, og nogle gange bliver tænderne løse og falder ud. I alvorlige tilfælde dannes nekrotiske områder og fistler.
90 % af kæmpecelletumorer udviser en typisk epifysisk placering. Tumoren strækker sig ofte ind i den artikulære subkondrale knogle eller støder endda op til brusken. Leddet og/eller dets kapsel er sjældent involveret. I det sjældne tilfælde, hvor et osteoklastom opstår hos et barn, er læsionen mest sandsynlig i metafysen. [ 6 ], [ 7 ] De mest almindelige steder i faldende rækkefølge er det distale femur, den proximale tibia, den distale radius og korsbenet. [ 8 ] 50 % af osteoklastomer opstår i knæområdet. Andre almindelige steder inkluderer fibularhovedet, den proximale femur og den proximale humerus. Bækkenlokalisering er sjælden. [ 9 ], [ 10 ] Multicentricitet, eller den synkrone forekomst af osteoklastom på forskellige skeletsteder, vides at forekomme, men er ekstremt sjælden. [ 11 ], [ 12 ]
Hvis der udvikles osteoblastoklastom i benene, ændres patientens gangart, og med tiden atrofierer musklerne i den beskadigede underekstremitet, og det bliver vanskeligt at gå. I nogle tilfælde opstår dystrofiske knogleprocesser, hvor knoglen bliver tyndere. Patologiske frakturer opstår, ledsaget af svære smerter og hævelse af vævet. Komplikationer i form af blødninger, hæmatomer og nekrose af blødt væv kan forekomme.
Hvis osteoblastoklastom udvikler sig i området omkring overarmsbenet eller lårbenet, er fingerfalangernes motoriske færdigheder og den berørte lems samlede funktion forringet.
Når tumorprocessen bliver ondartet, forværres patientens tilstand. Følgende tegn er bemærkelsesværdige:
- smerter i det berørte område af knoglen øges;
- neoplasmen vokser støt;
- knoglevæv ødelægges, området for en sådan ødelæggelse udvides;
- tumorfokus mister sine klare grænser;
- det kortikale lag ødelægges.
Kun en specialist kan se sådanne ændringer, når man udfører instrumentel diagnostik.
Godartede osteoblastoklastomer er karakteriseret ved et gradvist latent eller asymptomatisk forløb. Smertesyndrom opstår kun under patologiens progression; efter flere måneder begynder patienten at opleve udstrålende smerte. Hos mange patienter er den første indikation af sygdommen en patologisk fraktur. Ved diagnose har omkring 12% af patienter med osteoklastom i øjeblikket en patologisk fraktur. [ 13 ], [ 14 ] Det menes, at tilstedeværelsen af en patologisk fraktur indikerer en mere aggressiv sygdom med en højere risiko for lokalt recidiv og metastatisk spredning. [ 15 ]
Når osteoblastoklastom bliver ondartet, bliver den tidligere knap synlige tumor smertefuld, og der opdages tegn på irritation af nerveenderne. Hvis neoplasmen primært er ondartet, er der alvorlig, invaliderende smerte med et hurtigt stigende neurologisk billede.
Osteoblastoklastom hos børn
De kliniske tegn på forskellige former for godartet osteoblastoklastom er ofte forskellige. Cystiske former viser ikke symptomer i lang tid, og i 50% af tilfældene opdages de først efter udvikling af en patologisk fraktur. Tumorprocessen opdages ved svær intraossøs vævsproliferation med forekomst af smertesyndrom. Fremspring af en knoglesektion forekommer kun ved udtalt proliferation: patienten har et udvidet venøst netværk, begrænset ledmobilitet. Den lytiske form for osteoblastoklastom er karakteriseret ved hurtigere vækst, tidlig smerteindtræden, men kontrakturer forekommer sjældnere.
I barndommen påvirker osteoblastoklastom oftest de øvre metafyser i overarmsknoglen og lårbensknoglen. Sjældnere findes læsioner i den nedre femorale metafyse, skinneben og fibula. I den lytiske form er ødelæggelse af epifysebrusken mulig med yderligere spredning til epifysen uden at trænge ind i leddet (ledbrusken forbliver intakt). I den aktive cystiske form ses tumorvækst i den centrale del af diafysen, med en kraftig udtynding af det kortikale lag og hævelse af knoglerne.
Osteoblastoklastomer i barndommen er for det meste godartede, men de kan også forårsage betydelig knogleskade. Når epifysbrusken vokser, aftager væksten af lemmerne, patologiske frakturer, pseudoartrose med en udtalt knogledefekt og smertesyndrom kan forekomme.
I en malign proces dannes en neoplasme af den osteogene sarkomtype: hurtig vækst og udtalt knogledestruktion er karakteristisk. Til differentialdiagnose gennemgår børn en histologisk undersøgelse.
Niveauer
Eksperter skelner mellem de lytiske og cellulære-trabekulære stadier af osteoblastoklastomudvikling.
- Det cellulær-trabekulære stadium er karakteriseret ved dannelsen af fokus på knoglevævsødelæggelse adskilt af skillevægge.
- Det lytiske stadie er karakteriseret ved dannelsen af et kontinuerligt destruktivt fokus, som er lokaliseret asymmetrisk i forhold til den centrale knogleakse. Efterhånden som neoplasmen vokser, kan den sprede sig til hele knogletværsnittet.
Et typisk tegn på osteoblastoklastom er adskillelsen af det destruktive fokus fra den raske del af knoglen. Knoglemarvskanalen er adskilt fra neoplasmen af en lukkeplade.
Forms
Afhængigt af de kliniske og radiologiske oplysninger og morfologiske træk skelnes der mellem følgende grundlæggende typer af osteoblastoklastom:
- Den cellulære type findes hovedsageligt hos midaldrende og ældre patienter. Neoplasmen udvikler sig langsomt og viser sig til sidst som en tæt hævelse med en nodulær overflade, uden mulighed for at begrænse den fra den sunde knogle. Når den er lokaliseret i kæbeområdet, får sidstnævnte en spindelformet form. Tændernes position ændrer sig ikke. Vævet, der dækker det cellulære osteoblastoklastom, har en anæmisk karakter. Radiografisk skelnes en skygge fra et stort antal cystiske og cellulære formationer, adskilt fra hinanden af barrierer. Der er ingen reaktion fra periosteum.
- Den cystiske form af osteoblastoklastom forårsager i starten smertefulde fornemmelser. Ved palpering af tumoren er nogle områder bøjelige, og symptomet på "pergamentknusen" bemærkes. Knoglen over neoplasmen bliver tyndere og har en glat, konveks, kuppelformet form. På røntgenbilledet ligner læsionen en odontogen cyste eller ameloblastom.
- Den lytiske type patologi er relativt sjælden, hovedsageligt hos børn og unge. Neoplasmen vokser ret hurtigt. På baggrund af udtynding af det kortikale lag opstår smerter: først begynder de at genere i hvile, derefter - når man palperer det berørte område. Der ses en udvidelse af det vaskulære netværk over tumorstedet. Når det patologiske fokus er lokaliseret i kæbeområdet, bliver tænderne skæve og løse. Patologiske frakturer er mulige. En ustruktureret oplysningszone er til stede på røntgenbilledet.
Ifølge graden af malignitet er osteoblastoklastom opdelt i godartet (uden cellulær atypisme), primær malign og malign (transformeret fra en godartet tumor).
Afhængigt af lokaliseringen skelnes følgende typer patologi:
- Den perifere form af osteoblastoklastom på overkæben har ingen særlige morfologiske træk og er placeret på tandkødet.
- Den centrale form er placeret inde i knoglestrukturen og har, i modsætning til den perifere form, hæmoragiske zoner, som forårsager neoplasmens brune farvetone. Tumoren er repræsenteret af et konglomerat.
- Osteoblastom i underkæben er placeret i knoglevævets tykkelse, i området omkring molarer og præmolarer. Væksten af neoplasmen sker over flere år (i gennemsnit - 3-10 år), ledsaget af en krænkelse af kæbeleddets funktion.
- Osteoblastoklastom i overkæben manifesterer sig ved fremkomsten af en fremspringende del af det berørte kæbeområde, løsning af tænder og ansigtsasymmetri. Tumoren vokser langsomt og smertefrit.
- Osteoblastoklastom i lårbenet er den mest almindelige lokalisation med skade på knoglevækstzonen: trochanter større, lårbenshals og lårbenshoved. Sjældnere påvirkes trochanter mindre (isoleret). Patologien ledsages af smerter, knogledeformation og patologiske frakturer.
- Osteoblastoklastom i ilium udvikler sig oftest ved dens base. Det er også muligt at påvirke den Y-formede brusk med ødelæggelse af den vandrette gren af skambenet eller den nedadgående gren af ischium. Patologien er i starten asymptomatisk, derefter opstår smerter under anstrengelse, halthed.
Komplikationer og konsekvenser
Den mest ugunstige konsekvens af godartet osteoblastoklastom er dets malignitet, eller malignitet. Maligne kæmpecelletumorer er sjældne; en analyse af studier viste en hyppighed på 1,6% af primære maligniteter og 2,4% af sekundære maligniteter. Infiltrativ vækst detekteres, de nærmeste lymfeknuder påvirkes, og metastaser kan sprede sig. [ 16 ]
Malignt kæmpecelleosteoblastom er i stand til at producere følgende typer metastaser:
- varm (hurtigt udviklende, aktivt ødelæggende omgivende væv);
- kold (uden specifik udvikling, eksisterer i lang tid i en inaktiv tilstand, men har evnen til at omdanne sig til "varm");
- stum (eksisterende i en anabiotisk anabiotisk tilstand og opdaget ved en tilfældighed).
Malign osteoblastoklastom kan forekomme i tre varianter:
- En primær malign tumor bevarer sin grundlæggende strukturtype, men der er atypisk karakter af mononukleære elementer og tilstedeværelsen af mitose i dem.
- Malignitet af en primært godartet tumor med udvikling af spindelcellesarkom eller osteogen sarkom.
- Malignitet efter tidligere behandling, især efter ikke-radikale indgreb eller irrationel strålebehandling. I en sådan situation udvikles oftest polymorf cellesarkom med lungemetastase.
Malign osteoklastom betragtes generelt som et højgradigt sarkom; [ 17 ] data fra studier tyder dog på, at malign osteoklastom opfører sig som et lav- eller mellemgradigt sarkom. [ 18 ] Metastase forekommer hos 1-9% af patienter med osteoblastoklastom, og nogle tidligere studier har korreleret forekomsten af metastase med aggressiv vækst og lokalt recidiv. [ 19 ], [ 20 ]
Efter kirurgiske indgreb tildeles patienter med begrænset eller mistet arbejdsevne den relevante handicapgruppe.
Diagnosticering osteoklastomer
For at diagnosticere osteoblastoklastom er det nødvendigt at bruge følgende metoder:
- udspørgning af patienten, omhyggelig undersøgelse og palpation af det berørte område af knoglen, undersøgelse af anamnesen;
- laboratorie- og instrumentel diagnostik, morfologiske undersøgelser.
Ved fastlæggelse af patologiens anamnese er lægen opmærksom på tumorens første manifestationer, tilstedeværelsen og arten af smerte, tidligere sygdomme og skader, tidligere behandling og den generelle tilstand. Det er også vigtigt at afklare tilstanden af urinvejene, reproduktionssystemet, åndedrætssystemet, lever og nyrer, lymfeknuder og at udføre en ultralydsdiagnose af de indre organer.
Absolut alle patienter får ordineret blod- og urinprøver, der bestemmer protein og fraktioner, sialinsyrer, fosfor og calcium. Det er nødvendigt at bestemme den enzymatiske aktivitet af fosfataser, udføre en diphenyltest, evaluere C-reaktivt protein osv. Det skal bemærkes, at laboratorieindikatorer for knogletumorer normalt er uspecifikke, men kan hjælpe med differentialdiagnostik. For eksempel er ændringer som leukocytose, accelereret ESR, nedsat blodprotein og ikke-hæmoglobinjern, forhøjet sialinsyre og alkalisk fosfatase mulige ved malign osteoblastoklastom. Oxyprolin og hexokinase forekommer i urinen. Fosfor- og calciumniveauer stiger i blodserum.
Konventionelle undersøgelser af mistænkt osteoblastoklastom omfatter generelle og målrettede røntgenbilleder samt tomografi. Røntgenbillederne muliggør en mere præcis lokalisering, omfang og art af sygdomsprocessen samt bestemmelse af dens spredning til omkringliggende organer og væv. Computertomografi muliggør undersøgelse af dyb patologisk ødelæggelse og bestemmelse af læsionens størrelse i knoglen. Magnetisk resonansbilleddannelse anses dog for at være mere informativ: Baseret på de oplysninger, der opnås under undersøgelsen, kan lægerne sammensætte et rumligt billede, inklusive et tredimensionelt billede.
Under den morfologiske undersøgelse undersøges det materiale, der er opnået under aspiration og trepanobiopsi, eller de fjernede knogleområder sammen med osteoblastoklastomet. Punkturbiopsi udføres med specielle nåle, og tumoren punkteres under røntgenobservation.
Under røntgenundersøgelse af lange rørknogler viser patienterne et osteolytisk destruktivt fokus, lokaliseret excentrisk i epifyseområdet. Dynamisk divergerer patologien mod ledbrusken såvel som mod knoglemetafysen og kan optage hele tværsnittet (hvilket er typisk for osteoblastoklastom i fibulahovedet og radius). Det kortikale lag er stærkt tyndt, hævet, og delvis destruktion opdages ofte. Ved en godartet proces er der ingen periosteal reaktion. Grænsen mellem neoplasmen og den svampede substans er sløret, der er ingen klarhed. I langt de fleste tilfælde er den sklerotiske grænse fraværende.
I tilfælde af rygmarvsskade er tumoren i 80% af tilfældene placeret i hvirvellegemet. Kroppen med buen og processerne kan være påvirket, nogle gange er flere hvirvler, ribbesektioner og korsbenet involveret i den patologiske proces. Destruktive foci kan have en cellulær eller lytisk struktur.
Når man studerer lagdelte billeder på CT, bestemmes destruktion af buen med tværgående processer, hvilket ikke kan ses på et almindeligt røntgenbillede. Brugen af MR giver os mulighed for at undersøge tumorens effekt på rygmarven. [ 21 ], [ 22 ]
Primær malign osteoblastoklastom defineres på røntgenbilledet som et lytisk destruktivt fokus med slørede grænser. I nogle tilfælde er strukturen grovmasket. Der er "hævelse" af det berørte knogleområde, kraftig udtynding af det kortikale lag med dets efterfølgende ødelæggelse. Den kortikale plade er heterogen indefra. Periosteal reaktion er mulig.
Ved malign transformation af initialt godartet osteoblastoklastom afsløres en stormasket, småmasket eller lytisk struktur af det destruktive fokus. Det berørte knogleområde er "hævet", det kortikale lag er meget tyndt med ujævne konturer på indersiden. Kortikal destruktion er mulig. Den periosteale reaktion (svag Codman's peak) har karakter af bulbøs periostitis.
For at opdage mulig metastase ordineres sonografi for at hjælpe med at studere tilstanden af indre organer.
Den sidste fase af knogletumordiagnostik er histologisk identifikation og cytologisk undersøgelse af smears. Materialet udtages ved biopsi (åben eller punktur).
Differential diagnose
Godartede osteoblastoklastomer kræver differentiering fra alle patologier, der viser tegn på en knoglecyste eller vævslyse på radiografisk billeddannelse. Sådanne patologier omfatter:
- fibrøs dysplasi;
- lytisk osteogen sarkom;
- biskjoldbruskkirtel osteodystrofi;
- fokus på knogletuberkulose;
- aneurysmatisk knoglecyste.
Hvis der er store og progressive knoglelæsioner, bør osteoblastoklastom mistænkes. Denne tumor er karakteriseret ved fravær af omgivende knogleosteoporose, en destruktiv proces fra metafysen og sen penetration af patologien ind i epifysen.
Det er kun muligt at differentiere biskjoldbruskkirtelosteodystrofi fra osteoblastoklastom ved hjælp af røntgen og biokemiske undersøgelser.
Der kan opstå vanskeligheder under diagnosen osteoblastoklastom af lange rørformede knogler, såvel som ved differentiering af sygdommen fra osteogen sarkom eller cystiske formationer (knogle- eller aneurismeformede).
Lokaliseringen af en aneurismecyste er hovedsageligt diafysen eller metafysen. Ved en excentrisk lokalisering af en sådan cyste ses lokal knoglehævelse, et tyndt kortikalt lag: neoplasmen er strakt langs knoglen, den kan indeholde kalkholdige partikler. Ved en central lokalisering hæver metafysen eller diafysen symmetrisk, hvilket ikke sker ved osteoblastoklastom.
I barndommen kan osteoblastoklastom forveksles med den monostotiske type fibrøs osteodysplasi. I denne situation er knoglen deformeret, forkortet (nogle gange forlænget), men hæver ikke, som ved osteoblastoklastom. Fiberøs osteodysplasi påvirker primært metafysen og diafysen i de rørformede knogler. Det kortikale lag kan blive tykkere, og der dannes sklerotiske områder omkring destruktionszonerne. Udviklingsprocessen er smertefri og langsom.
Hvis osteoblastoklastom påvirker underkæben, bør patologien differentieres fra odontom, knoglefibrom, adamantinom og dentigerøs cyste.
Hvem skal kontakte?
Behandling osteoklastomer
Målet med behandlingen er at minimere morbiditet og maksimere funktionaliteten af den berørte knogle; traditionelt blev denne behandling udført ved intralesional curettage med pakning af kaviteten. Nyere teknikker såsom cementering med knoglecement er opmuntrende, da de hjælper med rekonstruktion og reducerer lokal recidiv.[ 23 ]
Den eneste måde at slippe helt af med osteoblastoklastom er gennem kirurgi: tumoren fjernes, hvilket forhindrer yderligere skade på knoglen.
Små osteoblastoklastomer skrabes forsigtigt ud med en speciel curette. Den resulterende knogledefekt erstattes ved hjælp af autotransplantation. I tilfælde af store tumorstørrelser udføres knogleresektion efterfulgt af plastikkirurgi. [ 24 ], [ 25 ], [ 26 ]
På grund af den høje forekomst (25-50%) af lokalt recidiv efter curettage og knogletransplantation er kirurger blevet opfordret til at forbedre deres kirurgiske procedurer ved at bruge kemiske eller fysiske adjuvanser såsom flydende nitrogen, akrylcement, phenol, hydrogenperoxid, lokal kemoterapi eller strålebehandling. [ 27 ], [ 28 ] Lokal adjuverende behandling har vist sig at hjælpe med at kontrollere recidivraten. [ 29 ]
Hvis patienten af en eller anden grund er kontraindiceret til kirurgisk indgreb, ordineres strålebehandling. Ved hjælp af stråling er det muligt at stoppe væksten af neoplasmen og ødelægge dens struktur. [ 30 ]
Det er også muligt at bruge følgende teknikker:
- Intralesional administration af steroidlægemidler. Denne metode er relativt ny og har ikke været brugt særlig længe. Ved hjælp af injektioner er det muligt at opnå positive resultater med små osteoblastoklastomer: tumoren mindskes i størrelse. Nogle gange, ved afslutningen af behandlingen, bliver læsionen mere røntgenfast sammenlignet med det omgivende knogleområde.
- Introduktion af alfa-interferon. Baseret på teorien om den vaskulære oprindelse af osteoblastoklastom har specialister introduceret injektion af alfa-interferon i praksis. Dette lægemiddel har en antiangiogen evne - det vil sige, at det bremser væksten af blodkar. Denne metode er blevet effektiv hos omkring 50% af patienterne, men den anvendes relativt sjældent, hvilket skyldes det store antal bivirkninger - såsom hovedpine, generel forværring af helbredet, svær træthed og nedsat arbejdsevne.
Til behandling af malign (primær eller sekundær) osteoblastoklastom anvendes kun kirurgisk indgreb, som omfatter tumorresektion sammen med knogleområdet. Før og efter operationen ordineres patienten strålebehandling og kemoterapi.
Inoperable osteoklastomer (f.eks. nogle sakrale og bækkentumorer) kan behandles med transkateterembolisering af deres blodforsyning.
- Anti-RANKL-terapi
Kæmpeceller overudtrykker en nøglemediator i osteoklastogenese: RANK-receptoren, som igen stimuleres af cytokinet RANKL, som udskilles af stromale celler. Studier af denosumab, et monoklonalt antistof, der specifikt binder til RANKL, har givet imponerende behandlingsresultater, hvilket har ført til dets godkendelse af den amerikanske fødevare- og lægemiddelstyrelse (FDA). [ 31 ], [ 32 ] Denosumab er primært beregnet til patienter med høj risiko for recidiv efter initial operation og lokalt recidiv.
Kirurgisk behandling
Forskellige undersøgelser viser, at bred resektion er forbundet med en reduceret risiko for lokalt recidiv sammenlignet med intralesional curettage og kan øge recidivfri overlevelse fra 84 % til 100 %. [ 33 ], [ 34 ], [ 35 ] Bred resektion er imidlertid forbundet med en højere forekomst af kirurgiske komplikationer og resulterer i funktionel forringelse, hvilket normalt kræver rekonstruktion. [ 36 ], [ 37 ], [ 38 ]
Hvis osteoblastoklastom er lokaliseret i lange rørknogler, kan følgende kirurgiske indgreb anvendes:
- Marginal fjernelse med allo eller autoplastik udføres ved benign osteoblastoklastom, der udvikler sig langsomt, med en cellulær struktur, placeret i periferien af epimetafysen. Fiksering med metalskruer er mulig.
- Hvis tumorprocessen strækker sig til knoglens diametrale midte, fjernes 2/3 af kondylen og en del af diafysen med ledfladen. Defekten fyldes med et brusklignende allograft. Der anvendes kraftige bolte og skruer. Forbindelsen af allograftet og det kortikale lag af værtsknoglen udføres skråt for at undgå ledfordybning.
- Hvis epimetafysen er ødelagt, eller der er en patologisk fraktur, udføres segmental resektion med leddisartikulation og erstatning af defekten med et allograft. Fiksering med en stang på cement.
- I tilfælde af patologisk fraktur og malignitet af osteoblastoklastom i den proximale del af femur udføres en total hofteudskiftning.
- Ved fjernelse af knæleddets artikulære endesegmenter anvendes en allo-hemiartikulær transplantation med stærk fiksering. Individuel total endoprotese med en forlænget titaniumstamme og efterfølgende strålebehandling er mulig.
- Hvis den aggressive tumor er lokaliseret i området omkring den distale ende af tibia, udføres resektion med osteoplastisk artrodese af anklen. Ved skade på talus anvendes knogleekstirpation med forlængende artrodese ifølge Zatsepin.
- Hvis det patologiske fokus er lokaliseret i halshvirvelsøjlen, praktiseres anterior adgang til ryghvirvlerne. Anterolateral adgang er mulig med omhyggelig adskillelse af svælget og den forreste side af ryghvirvlerne til kraniebunden.
- Ved Th 1 -Th 2- niveau anvendes en anterior tilgang med skrå sternotomi til det tredje interkostale rum. Karrene forskydes forsigtigt nedad. Hvis læsionen er placeret i den 3.-5. thorakale ryghvirvel, udføres en anterolateral tilgang og resektion af det tredje ribben. Scapula forskydes bagud uden at afskære musklerne. Der kan opstå vanskeligheder ved adgang til de forreste overflader af de øvre korshvirvler. En anterolateral retroperitoneal højre tilgang anvendes med omhyggelig adskillelse af kar og ureter.
- Hvis der opdages alvorlig ødelæggelse af ryghvirvlerne, eller spredning af tumoren til buerne i den thorakale og lumbosakrale rygsøjle, udføres transpedikulær-translaminar fiksering med fjernelse af de berørte ryghvirvler og autoplastik.
- Hvis osteoblastoklastom er placeret i skambenet og sædebenet, fjernes det berørte område inden for grænserne af sundt væv uden knogletransplantation. Hvis bunden og taget af acetabulum er påvirket, er fjernelse med efterfølgende knogleplastisk udskiftning af defekten indiceret.
- Hvis korsbenet og L5 er ødelagt, fjernes de berørte dele posteriort og stabiliseres ved hjælp af transpedikulær fiksering. Neoplasmen fjernes derefter retroperitonealt med efterfølgende knogletransplantation.
Forebyggelse
Der findes ingen specifikke forebyggende foranstaltninger til at forhindre forekomsten af osteoblastoklastom. Med henblik på forebyggelse anbefaler specialister regelmæssig røntgenundersøgelse hvert 1-2 år for hurtigt at opdage sådanne tumorer og behandle dem.
Hvis en person opdager knoglekomprimering, skal vedkommende straks kontakte en læge: en terapeut, ortopæd, onkolog, traumatolog eller vertebrolog.
Yderligere medicinske anbefalinger omfatter:
- undgå skader, beruselser, spis ordentligt og næringsrigt, vær fysisk aktiv;
- konsultere en læge rettidigt, herunder vedrørende sygdomme i bevægeapparatet;
- Sørg for at besøge en læge og gennemgå en diagnostisk undersøgelse, hvis der opstår ny vækst af ukendt oprindelse.
Vejrudsigt
Hos patienter med osteoblastoklastom afhænger sygdommens udfald af mange faktorer, såsom tumorens udviklingsegenskaber, dens malignitet eller godartethed, lokalisering, spredning, behandlingens rettidighed osv. I de senere år er resultaterne af behandlingen af maligne knogletumorer blevet meget mere progressive. Læger bruger en kombineret tilgang, om nødvendigt med intensiv polykemoterapi. Samtidig er andelen af fuldt ud raskmeldte patienter mere end 70%.
Eksperter siger, at prognosen er positiv, hvis osteoblastoklastomet fjernes fuldstændigt kirurgisk, og der ikke er tilbagefald. Når det er muligt, forsøger kirurger altid at udføre organbevarende operationer med samtidig knogletransplantation, og kun i nogle tilfælde er der tale om lemlæstende indgreb, hvorefter en person ikke længere kan udføre visse handlinger: de er nødt til at ændre deres livsstil. I sådanne situationer forstår læger udtrykket "helbredelse" som "fravær af tumorprocesser". Sådanne patienter kræver efterfølgende langvarig rehabilitering, ortopædisk og undertiden psykologisk hjælp.

