
Alt iLive-indhold gennemgås medie eller kontrolleres for at sikre så meget faktuel nøjagtighed som muligt.
Vi har strenge sourcing retningslinjer og kun link til velrenommerede medie websteder, akademiske forskningsinstitutioner og, når det er muligt, medicinsk peer reviewed undersøgelser. Bemærk at tallene inden for parentes ([1], [2] osv.) Er klikbare links til disse undersøgelser.
Hvis du mener, at noget af vores indhold er unøjagtigt, forældet eller på anden måde tvivlsomt, skal du vælge det og trykke på Ctrl + Enter.
Viral vorte: årsager, behandling
Medicinsk ekspert af artiklen
Sidst revideret: 04.07.2025
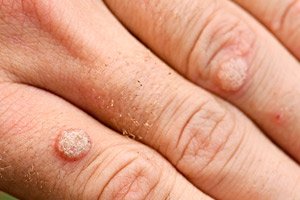
Godartede neoplasmer i form af små runde udvækster med en flad overflade, knuder på benene eller med en skarp spids, kødfarvede, der optræder på huden eller slimhinden, kaldes forskelligt, afhængigt af deres udseende, vorter, papillomer, kondylomer. Enhver sådan formation er en viral vorte. Og processen med epitelproliferation begynder med infektion med papillomavirusinfektion.
Epidemiologi
Statistikker viser, at virale vorter kan findes på huden hos hver tredje eller fjerde repræsentant for planetens befolkning, uanset køn og race. Kliniske manifestationer af HPV-infektion er mere almindelige hos voksne (ca. 30%) end i barndommen og ungdomsårene (fra 3 til 9%). Hos børn findes vulgære vorter hovedsageligt, hos voksne - anogenitale, og forekomsten af veneriske spidse kondylomer vokser på verdensplan.
Oral papillomatose er ret almindelig. Enkeltstående store læsioner er typiske for voksne, og kvinder er mere modtagelige for denne patologi (60% af tilfældene). Flere læsioner er typiske for børn og unge. En femtedel af virale vorter i mundhulen opdages i denne kategori af befolkningen, oftere hos 7-12-årige skolebørn, og piger lider af papillomatose på denne lokalisering næsten dobbelt så ofte som drenge. [ 1 ]
Årsager Viral vorte
Forkortelsen HPV er sandsynligvis kendt af alle i dag. Den står for human papillomavirus. Mange forskellige stammer af denne virus er allerede blevet opdaget, omkring to hundrede. De er klassificeret i fem slægter – α-, β-, γ-, μ- og η-papillomavirus og 27 arter. Det antages, at vira af forskellige arter er karakteriseret ved en vis evne til at påvirke specifikke vævstyper, den såkaldte vævsspecificitet. For eksempel, når vulgære vorter optræder på fodsålerne, påvises μ-papillomavirus-1, α-papillomavirus-2 eller γ-papillomavirus-4. De sidste to typer påvises i andre lokalisationer af almindelige vorter (bagsiden af hænder, fødder, ansigt), og de kan desuden være forårsaget af HPV-typerne 26, 27, 29, 57. [ 2 ] Imidlertid findes DNA-fragmenter af flere patogener normalt hos dem, der er inficeret med papillomavirus. [ 3 ]
Årsagen til infektion er direkte kontakt mellem hud eller slimhinder hos en rask person og virusramte områder af epitelet hos en inficeret person. Desuden opstår infektion, når virioner kommer på en beskadiget epiteloverflade. Disse behøver ikke nødvendigvis at være sår eller hudafskrabninger, en lille betændelse, irritation eller umærkelige mikrorevner er tilstrækkelige. De introducerede vira formerer sig og manifesterer sig som overdreven proliferation af epitelet nær introduktionsstedet. De migrerer ikke gennem kroppen til fjerne områder. Hvis flere infektionsfokusser optræder forskellige steder, indikerer dette snarere selvinfektion, hvilket også er muligt, når raske og inficerede områder kommer i kontakt hos den samme person.
Uden for keratinocytterne forbliver virionet levedygtigt i kort tid, op til tre timer, og derefter på fugtige håndklæder, linned. Derfor er smitte i hjemmet heller ikke udelukket, men dette sker ekstremt sjældent.
HPV er generelt meget almindeligt, og det ser ud til, at vi støder på det ofte, men som forskere hævder, håndterer kroppen i langt de fleste tilfælde af sådanne stød (de nævner tal på over 90%) selv infektionen, og vi kender måske ikke engang til infektionen. Mange tilfælde tyder på, at uventet opståede enkeltstående vorter til tider lige så pludselig forsvinder af sig selv.
Risikofaktorer
Risikofaktorer for infektion og udvikling af sygdommen, udover beskadiget epitel, omfatter virusmængden (antallet af vira, der har trængt ind i epitelets basale lag), hyppigheden og arten af kontakter med en bærer af papillomavirussen og den inficerede persons immunstatus.
Patogenese
Patogenesen af morfologiske ændringer i epitelet kan udløses af ethvert fald i kroppens forsvar, for eksempel en forkølelse. Den humane papillomavirus forbliver i kroppen i lang tid (ofte i årevis) uden at vise tegn på sig selv, og aktiveres og begynder at formere sig hurtigt i tilfælde af nedsat immunitet hos værten. I en inficeret celle kan virussen forekomme i forskellige former: ekstrakromosomal (episomal) og indlejret i cellens DNA (intrasomal). Den første mulighed anses for at være mere gunstig.
Under gunstige forhold for virusreplikation i makroorganismen forekommer der under dens påvirkning hyperproliferation af keratinocytter, og hududvækster opstår. Grundlæggende er sådanne forhold: høj virusmængde (regelmæssig kontakt med virusbærere; indtrængen af fysiologisk væske eller hudflager, der er rigeligt tilsået med virioner, i såret) og/eller infektion hos en person med et svækket immunforsvar. I andet tilfælde er indførelsen af enkelte virioner tilstrækkelig til, at der opstår kliniske symptomer på huden i form af virale vorter. Virusreplikation forekommer i det basale lag af det integumentære epitel. [ 4 ]
I disse tilfælde kan kliniske symptomer på infektion opstå ret hurtigt – virusvorter. De er oftest forårsaget af α-papillomavirus type 2, 27, 57; γ-papillomavirus-4 og μ-papillomavirus-1. Meget sjældnere viser patienter med virusvorter sig at have α-papillomavirus type 3, 7, 10, 28; γ-papillomavirus type 65, 88, 95; η-papillomavirus-41. [ 5 ]
Immunsystemets reaktion på papillomavirus, der kommer ind i kroppen, er ikke tilstrækkeligt undersøgt. Det er kendt, at inficerede patienter som reaktion producerer antistoffer - immunoglobuliner af IgM- og IgG-klasserne, der er specifikke for virussygdomme. Det menes også, at en mere omfattende patologisk proces udvikler sig hos patienter med lav immunstatus. [ 6 ]
Symptomer Viral vorte
Virale vorter på hænder og fingre ligner normalt små, afrundede forhøjninger over hudoverfladen med en ru og til tider tør, revnet overflade. De er smertefrie, adskiller sig ikke i farve fra den omgivende hud eller er lidt mørkere. De kan smelte sammen til ret store plaques. Ofte er en imponerende modervorte synlig på huden, omgivet af mindre dattervorter. I de fleste tilfælde indikerer sådanne symptomer, at vi har at gøre med almindelige (enkle, vulgære) virale vorter. Et karakteristisk, men ikke obligatorisk, tegn er deres symmetriske placering i forhold til hudfolden eller de forlængende, bøjningslinjer. De kaldes også "kyssevorter".
Lokaliseringen af hududvækster er varierende. De optræder ikke kun på den tynde hud på hænderne, men også på benene, ansigtet og også på den tykke hud på håndflader og fodsåler. [ 7 ]
En viral vorte på benet eller foden opstår, når virioner fra en inficeret overflade kommer på beskadiget hud. På den tynde hud på underekstremiteterne ser de præcis ud som på bagsiden af hænderne.
Hvis den tykke hud, der dækker fodsålerne eller håndfladerne, er inficeret, opstår der en viral plantarvorte. Disse vækster er smertefulde, fordi bundterne af filiforme papiller vokser ind i huden, hærder og ligner en hård hud i udseende. De optræder ofte på steder, hvor sko trykker på dem. Palmoplantarvorter hæver sig ikke over huden, men har en kornet, tør overflade dækket af små skæl. Nogle gange er en sort prik synlig i midten af plantarvorten. Dette er et tromboseret kar, som, hvis det beskadiges, kan forårsage blødning.
En viral vorte kan dannes under neglen eller omkring neglelejet. Sådanne udvækster er typiske for folk, der har for vane at bide deres negle. Hænge negle og revner på fingrene øger risikoen for virale vorter. Ifølge eksperter observeres der oftere subunguale udvækster på hænderne. Den voksende udvækst fører til, at neglen hæver sig over neglelejet og skaller af. [ 8 ]
For eksempel er en bule under neglen højst sandsynligt en viral vorte, men hvis der er hævelse og hyperæmi, er en bakteriel infektion mere sandsynlig, som kan være forårsaget af en piercingskade eller en manicure.
Virusvorter kan forekomme i mundhulen. Disse er smertefri slimhinder eller hvidlige bløde formationer på en stilk (papillomer), der opdages visuelt. I halvdelen af de kendte tilfælde var virusvorter i mundhulen placeret på tungen. En anden foretrukken lokalisering er ganen, sjældnere findes papillomer på den indre overflade af kinden, på bunden af mundhulen eller på tandkødet. Hvis du ved et uheld bider en vorte, bløder den.
Anogenitale virale kondylomer (spidse vorter) optræder hos personer, der er seksuelt aktive. De spredes gennem alle former for seksuel kontakt, er smertefrie og opdages ofte under undersøgelser af andre årsager, da isolerede læsioner på svært tilgængelige steder kan forblive der ubemærket i lang tid.
Virusvorter hos børn og unge tilhører normalt den vulgære type. I denne alder optræder de ofte på den tynde hud på hænderne, der opstår papillomatose i mundhulen, palmoplantare vorter, udvækster i ansigtet. Der er nogle gange en hel del af dem. Forældre forbinder ofte forekomsten af udvækster med akutte respiratoriske virusinfektioner, influenza, halsbetændelse, som man har lidt dagen før, det vil sige et midlertidigt fald i immuniteten. I de fleste tilfælde forsvinder virusvorter hos børn og unge lige så uventet, som de opstod.
Komplikationer og konsekvenser
Oftest klør sådanne udvækster, og ufrivillig kløen kan forårsage skade og blødning. Palmar-plantar udvækster kan forårsage ubehag og smerte. Dannelse under neglen - dens adskillelse fra sin seng (onykolyse). Nogle gange, dog i sjældne tilfælde, når vorten er beskadiget, slutter en anden infektion sig til - mykose eller bakteriel.
Store klynger af kønsvorter kan blokere en kvindes fødselskanal.
Ligeledes er malign degeneration af keratinocytter ret sjældent mulig ved konstant traume på dannelsen. [ 9 ]
Diagnosticering Viral vorte
En viral vorte har et ret karakteristisk udseende, og når den er placeret på synlige overflader, drages en diagnostisk konklusion baseret på anamnestiske data og ekstern undersøgelse.
Hvis der opdages atypiske vækster, udføres skrabning, biopsi og analyse af biologisk materiale for at bekræfte tilstedeværelsen af fragmenter af papillomavirus-DNA ved hjælp af polymerasekædereaktionsmetoden.
Instrumentel diagnostik anvendes ikke, bortset fra differentiering af diagnose (dermatoskopi), udtagning af biopsier fra utilgængelige steder, for eksempel kolposkopi, eller vurdering af patientens generelle tilstand efter lægens skøn.
Differential diagnose
Differentiel diagnostik udføres med andre sygdomme i epidermis - syfilis, neoplasmer, blandede hudinfektioner, fibrøse polypper, hyperplastiske forandringer forårsaget af kroniske somatiske sygdomme.
Hvem skal kontakte?
Behandling Viral vorte
Behandling af papillomavirusinfektion og vorter bør ordineres af en læge efter undersøgelse af patienten og fastslåelse af oprindelsen af væksten på huden. Du bør ikke fjerne vorter på egen hånd, da enhver neoplasme sandsynligvis vil blive ondartet. [ 10 ]
I øjeblikket foretrækkes konservative metoder til behandling af virale vorter.
For eksempel, når man behandler forskellige typer vorter på tynd og tyk hud, anvendes lokal behandling ved at gnide salver med antimitotiske, antivirale, keratolytiske og kaustiske komponenter ind i formationerne. [ 11 ]
Afhængigt af størrelsen, placeringen og antallet af vækster samt patientens individuelle følsomhed kan lægen ordinere en række forskellige salver til virale vorter.
Fluorouracil salve 5% (creme). Dens aktive ingrediens fluorouracil er et cytostatikum, der hæmmer den enzymatiske aktivitet af thymidylatsyntetase, som katalyserer celledelingsprocessen. Når salven påføres en vorte, forstyrres celleproliferationen i udvæksten ved at blokere syntesen af viralt DNA. Aktive metabolitter akkumuleres i vortens væv, blokerer celledeling i udvækstene, hvilket får dem til at forsvinde. Produktet forhindrer også effektivt tilbagefald og malignitet.
Lægemidlet er meget giftigt, så selv når det påføres lokalt, skal du nøje følge lægens anvisninger. Det er strengt kontraindiceret til gravide og ammende kvinder. Selv udvortes brug kan forårsage svaghed, svimmelhed, fordøjelsesforstyrrelser, anoreksi og hjerteproblemer. Skaldethed ved lokal kortvarig brug af cremen er usandsynlig, men påføringsområder skal beskyttes mod sollys. Lægemidlet er receptpligtigt.
Ved virale vorter påføres cremen med en spatel (vatpind) i et tyndt lag direkte på udvæksten inden sengetid hver dag i syv dage. Ifølge en anden, mere skånsom metode kan salven bruges én gang om ugen i ti uger. Under alle omstændigheder er det nødvendigt at skrabe døde vorter af med jævne mellemrum.
Til behandling af kondylomer i kønsorganerne eller analregionen påføres salven direkte på udvæksten, eller tamponer dyppet i salven indsættes intravaginalt.
Colchamin salve 0,5%. Dens primære antitumorkomponent er colchamin, et alkaloid af vegetabilsk oprindelse. Den har cytostatisk aktivitet. Salven indeholder også thymol, et antiseptisk middel og konserveringsmiddel, samt synthomycin, en komponent med bredspektret antibakteriel aktivitet. Kontraindikationer og forholdsregler ved brug af salven ligner den foregående. Det anbefales ikke at anvende colchamin salve på slimhinder, da den også indeholder ethylalkohol.
Salven påføres hududvæksterne med en spatel én gang dagligt i 7-10 dage, dækkes med gazebind og forsegles med et plaster. Forbindinger påføres dagligt, samtidig med at nekrotiske dele af vorten fjernes.
Ved brug af salver med antimitotisk aktivitet anbefales det at overvåge blodets sammensætning regelmæssigt, da de kan forårsage leukopeni.
Viferon salve. Dette produkt stimulerer lokal immunitet, hæmmer transkription af viralt DNA og forhindrer på grund af denne virkning reproduktion af virus, hvilket hjælper kroppen med at håndtere vorter af enhver lokalisering. Tocopherolacetat, som er en del af salven, øger interferons effektivitet med flere gange på grund af sin evne til at stabilisere cellemembraner og binde frie radikaler.
Salven påføres den berørte hud og slimhinder hver 12. time, dvs. to gange dagligt. Velegnet til langvarig brug. Salven påføres i et tyndt lag med en spatel, lades trække ind og tørre. Det er ikke nødvendigt at fjerne den resterende salve.
Oxolinsalve 0,25% har også antiviral aktivitet, den har en mild effekt, som gør det muligt at bruge den til vorter af enhver lokalisering, selv på den sarte hud i ansigtet og slimhinderne. Mange eksperter sætter dog spørgsmålstegn ved dens effektivitet. Salven påføres udvækster og huden omkring dem to til tre gange om dagen. Behandlingsprocessen er lang - fra to uger til to måneder.
Disse antivirale salver har stort set ingen kontraindikationer, bortset fra overfølsomhed. Reaktioner er normalt begrænset til en brændende fornemmelse på applikationsstedet. Det menes, at de kan bruges af gravide kvinder og børn i alle aldre.
Salicylsalve: Til mere sart hud - 2%, til mere ru hud (på fodsålerne) - 5%. Produktet virker på grund af salicylsyrens keratolytiske (eksfolierende) egenskaber. Det anbefales ikke til brug af gravide og ammende kvinder samt børn under tolv år. Salven kan forårsage forbrændinger, så den bør anvendes med forsigtighed.
Vorter fjernes på følgende måde. Lemmet med vorter dampes i et varmt bad. Dette gælder især for forsømte palmoplantare vorter eller store tørre vorter. Tør og påfør et tyndt lag salicylsalve med en spatel. Små udvækster på tynd hud smøres blot med salve uden at dampe.
Påfør en gazebind. Efter cirka 12 timer fjernes bandagen, og det øverste lag af vorten skrabes forsigtigt af. Påfør derefter salven igen, og dæk med en bandage (du kan bruge tape) i de næste 12 timer.
Processen med at fjerne vorter, især store, er ret lang, omkring en måned, og kræver daglig indsats.
For at fremskynde processen kan du kombinere brugen af 5% salicylsalve med tebrofen (3%). Behandlingsregimet er det samme, blot påføres først den eksfolierende salicylsalve på vorten, og derefter, efter at have ventet cirka et kvarter, påføres tebrofen, som har antiviral aktivitet, ovenpå. Det bruges uafhængigt til at fjerne virale vorter hos børn.
Tretinoincreme 0,05% baseret på retinoider bruges til at fjerne vorter i ansigtet. Før behandlingen vaskes det vortfremkaldende hudområde grundigt med sæbe, tørres godt, og derefter påføres en ærtestore mængde creme på hver vorte. Proceduren udføres dagligt før sengetid. Når du går udenfor, skal den behandlede hud beskyttes mod direkte sollys. Generelt skal denne forholdsregel altid overholdes, selvom det ikke er angivet i instruktionerne.
For at fjerne virale vorter anvendes ikke kun salver, men også opløsninger af ætsende stoffer: solkoderm (salpetersyre, eddikesyre, oxalsyre, mælkesyre og kobbertrihydrat), betadin (indeholder jod), trichloreddikesyre, verrukatsid. Fryseopløsning cryopharma. Opløsningernes destruktive virkning er mere effektiv, men forbrændinger og ar er også mere sandsynlige ved uforsigtig brug.
Der findes plastre og blyanter til behandling af vorter; fonoforese med interferon anvendes.
På en medicinsk institution anvendes bleomycinsulfat-injektioner til behandling af store vorter. Dette er et lægemiddel med udtalt cytostatisk aktivitet. Injektioner gives direkte i vorten. Ofte er én procedure tilstrækkelig, nogle gange er det nødvendigt at foretage flere injektioner med intervaller på tre til fire uger. Cytostatika er meget giftige lægemidler, selv deres lokale anvendelse kan føre til en række komplikationer. Derfor bør muligheden for denne behandling, hvis effektivitet er høj (estimeret til 92%), drøftes med den behandlende læge.
Ved behandling af virale vorter anvendes også systemiske midler, der øger kroppens immunitet, for eksempel vitamin- og mineralkomplekser, Immunal, Echinacea-Ratiopharm, Immunoplus.
Folkemedicin
Virale vorter har forårsaget fysisk og moralsk ubehag for mennesker til alle tider. Derfor findes der mange folkemedicin til at fjerne dem. Meningerne om deres effektivitet varierer meget, men mange slipper meget hurtigt af med væksterne.
Urtebehandling anvendes primært. Det skal dog tages i betragtning, at de urter og græsser, der kan fjerne vorter, er giftige. Derfor bør behandlingen udføres under opsyn af en urtelæge, og alle anbefalede forholdsregler bør overholdes.
Det måske mest berømte og enkle middel til at fjerne vorter er frisk celandinejuice. Om sommeren skal du plukke en gren af planten, og en lys gul væske vil fremkomme på såret. Den bruges til at smøre vorten. Denne behandling bør udføres dagligt, men det er kun muligt om sommeren og på steder med direkte adgang til planten, for eksempel på landet eller i naturen.
Du kan presse saften ud af celandine og fortynde den med en lille mængde alkohol som konserveringsmiddel. Denne opløsning kan også bruges til at smøre udvækster på huden.
Æblecidereddike og almindelig eddike har ikke kun eksfolierende egenskaber, men også virucidale.
Endnu mere effektivt er eddikeessens. Det kan udbrænde en vorte i én påføring, men du skal være meget forsigtig. Huden omkring den skal smøres med vaseline, og essensen skal dryppes udelukkende på neoplasmen. Den vil blive hvid, løsne sig, derefter krympe, mørkere og falde af.
Mange påstår, at hvis man dækker en vorte med en almindelig bandage, så forsvinder den også.
I folkemedicinen bruges følgende salve til at bekæmpe vorter: to dele grønne valnødder, grundigt knuste, males med en del petroleum. Lad det trække i en måned, og pres den resulterende væske ud. Vorter smøres regelmæssigt med den mindst to gange om dagen. De burde forsvinde inden for cirka en uge.
Der laves også daglige påføringer af hvidløgsgryn, som påføres væksterne under en bandage inden sengetid.
Derudover vil det at spise grøntsager og frugter, friskpresset juice fra dem, vitaminte fra hyben, blade og skud af hindbær og ribs, citrusfrugter, spirede korn af boghvede, hvede og andre kornsorter bidrage til at styrke immunforsvaret, og vorter vil forsvinde af sig selv.
Traditionelle behandlingsmetoder har hjulpet mange mennesker med at slippe af med hududvækster, men før du tyr til en sådan behandling, skal du sørge for, at du har en viral vorte og ikke en ondartet neoplasme.
Homøopati
Hårde, tørre og keratiniserede vorter i håndfladen kræver recept på antimonsulfid (Antimonium crudum). Dette lægemiddel kan også ordineres til udvækster andre steder - i nasopharynx, anogenitalområdet.
Til papillomatose i mundhulen og halsen ordineres sølvnitrat (Argentum nitricum); til analkondylomer -
hamp (Cannabis), enebær (Sabina); til kønsorganer: til mænd - oftere klubmos (Lycopodium), rød kviksølvsulfid (Cinnabaris), til kvinder - enebær (Sabina), gonorénosode (Medorrhinum).
Til flade, unge vorter er celandine (Chelidonium), natskygge (Dulcamara) og jern (Ferrum metallicum) indiceret; til væskende og kløende vorter er
salpetersyre (Nitricum acidum) og thuja (Thuja) indiceret.
Ved behandling af virale vorter anvendes mange lægemidler, og den korrekte recept bør gives af en læge, der ikke kun tager hensyn til deres type og placering, men også mange andre symptomer og karakteristika hos patienten, og som også bestemmer den nødvendige dosis. Derefter vil behandlingen være vellykket og hurtig.
Fjernelse af virale vorter
Den mest effektive og hurtigste metode er destruktiv terapi. Kirurgisk fjernelse af virale vorter med en skalpel anvendes normalt kun i tilfælde af atypiske formationer, der kræver histologisk undersøgelse. [ 12 ]
Hvis der ikke er tvivl om vækstens oprindelse, anbefales radikale metoder til fjernelse af neoplasmer, der ikke involverer kirurgiske indgreb.
Elektrokoagulation er fjernelse af vorter med en nåleelektrode ved hjælp af højfrekvente strømme eller simpelthen ætsning. Giver dig mulighed for at fjerne flere ikke særlig store udvækster i én session. Proceduren varer 15-20 minutter. Tørre skorper forbliver på stedet for de fjernede vorter, som falder af på den anden eller tredje dag efter proceduren. Det betragtes som en ret skånsom metode, der bruges i ansigtet og andre tilgængelige steder.
Kryodestruktion (frysning med flydende nitrogen) - en kryoprobe med en dyse med den ønskede diameter presses tæt mod neoplasmen i et til fem minutter. Om nødvendigt, for eksempel ved en stor vækst, gentages fjernelsen af en viral vorte med flydende nitrogen en uge eller ti dage efter den foregående procedure. [ 13 ], [ 14 ]
Mere moderne metoder omfatter laserfjernelse af virale vorter, dvs. deres lag-for-lag fordampning. Procedurens varighed afhænger, som i andre tilfælde, af størrelsen og antallet af vorter. Det er muligt at slippe af med alle formationerne i én session.
En anden moderne metode er radiokirurgisk destruktion ved hjælp af højtydende elektromagnetiske bølger, der forårsager vævsødelæggelse på kontaktstedet med radioknivelektroden. [ 15 ]
De sidste to metoder kan resultere i ardannelse, hvor store vorter fjernes.
Efter fjernelse ordineres patienten et kursus af antivirale lægemidler for at forhindre sygdommens gentagelse.
Ingen metode garanterer, at vorter ikke dukker op igen. For det første kan du blive smittet igen, og for det andet kan tilsyneladende sunde omgivende væv blive smittet.
Forebyggelse
Den bedste metode til at forebygge HPV-infektion er at styrke immunforsvaret, da selv hvis der opstår vorter, vil de isolere sig og forsvinde af sig selv efter et stykke tid.
En sund livsstil, god ernæring og overholdelse af alment kendte hygiejniske standarder – der findes ingen anden forebyggelse i dag.
Vejrudsigt
I de fleste tilfælde klarer vores immunsystem sig selv mod den humane papillomavirus.
Hvis vorterne ikke forsvinder, og deres antal stiger, skal du kontakte en læge for at få dette problem. Moderne medicin, selvom den ikke garanterer fuldstændig udryddelse af virussen, har et omfattende arsenal af midler til at yde hjælp i tilfælde af infektion.

