
Alt iLive-indhold gennemgås medie eller kontrolleres for at sikre så meget faktuel nøjagtighed som muligt.
Vi har strenge sourcing retningslinjer og kun link til velrenommerede medie websteder, akademiske forskningsinstitutioner og, når det er muligt, medicinsk peer reviewed undersøgelser. Bemærk at tallene inden for parentes ([1], [2] osv.) Er klikbare links til disse undersøgelser.
Hvis du mener, at noget af vores indhold er unøjagtigt, forældet eller på anden måde tvivlsomt, skal du vælge det og trykke på Ctrl + Enter.
Meningiom i hjernen
Medicinsk ekspert af artiklen
Sidst revideret: 29.06.2025
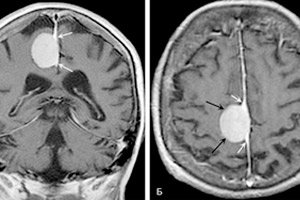
En veldefineret, hesteskoformet eller sfærisk tumor, der udvikler sig på bunden af dura mater, er et meningiom i hjernen. Neoplasmen ligner en ejendommelig knude, der ofte fusionerer med duraskeden. Den kan være både godartet og ondartet, med lokalisering i enhver hjernedel. Den findes oftest i hjernehalvdelene.
Behandling af patologien er kompleks og kombineret: den omfatter en kombination af strålebehandling, stereotaktisk strålebehandling (kirurgi) og kirurgisk resektion. [ 1 ]
Epidemiologi
I næsten ni ud af ti tilfælde er hjernens meningiom godartet, men mange eksperter klassificerer det som en relativt ondartet formation på grund af dets ugunstige forløb og udbredte tegn på kompression af hjernestrukturer.
Ægte malign meningiom er mindre almindelig, men er karakteriseret ved et aggressivt forløb og en øget sandsynlighed for recidiv selv efter kirurgisk resektion.
Mest almindeligt påvirker meningiom i hjernen:
- De store hjernehalvdele;
- En stor occipital åbning;
- Temporalbenets pyramide;
- Kileskriftbenets vinger;
- Det tentoriale hak;
- Parasagittal sinus;
- Den pontocerebellare vinkel.
I langt de fleste tilfælde har meningiomer en kapsel. Cyster dannes som regel ikke. Den gennemsnitlige diameterstørrelse af neoplasmen varierer fra et par millimeter til 150 millimeter eller mere.
Når tumoren vokser mod hjernestrukturerne, øges trykket på hjernesubstansen ret hurtigt. Når det patologiske fokus vokser mod kranieknoglerne, vokser det ind i kraniet med yderligere fortykkelse og deformation af knoglestrukturerne. Nogle gange vokser neoplasmen samtidigt i alle retninger.
Samlet set tegner meningiomer sig for omkring 20% af alle tilfælde af tumorprocesser i hovedet. Forekomsten af specifikt meningiom i hjernen anslås til at være omkring 3 tilfælde pr. hundrede tusinde indbyggere. Risikoen for at udvikle patologi stiger med årene: Sygdommens højdepunkt forekommer mellem 40 og 70 år, hos kvinder lidt oftere end hos mænd. I barndommen forekommer det kun i 1% af alle pædiatriske tumorer i centralnervesystemet.
I de fleste tilfælde opstår meningiomer i hjernen enkeltvis. Multipel udvikling forekommer hos omkring 10% af patienterne. [ 2 ]
Årsager Meningiomer i hjernen
I mange tilfælde tilskriver eksperter udviklingen af hjernemeningeom til en genetisk defekt i kromosom 22. Denne defekt er særligt almindelig hos patienter med neurofibromatose type II, en autosomal dominant arvelig sygdom.
Der er også en bekræftet korrelation mellem tumordannelse og aktive hormonelle ændringer hos kvinder. Pludselige ændringer i den hormonelle baggrund forekommer under graviditet, med overgangsalderen, med kræft i brystkirtlerne osv. Det bemærkes, at hos kvindelige patienter, der får diagnosticeret meningiomer, accelererer deres vækst med graviditetens begyndelse.
Blandt andre provokerende faktorer fremhæver forskere:
- Hovedtraume (traumatisk hjerneskade);
- Eksponering for stråling (ioniserende stråling, røntgenstråler);
- Eksponering for giftige stoffer (forgiftning).
Der er ikke én enkelt årsag til udviklingen af tumorprocessen. Specialister hælder til teorien om multifaktoriel forekomst af patologi. [ 3 ]
Risikofaktorer
Eksperter har identificeret flere faktorer, der kan øge risikoen for hjernemeningiom.
- Arvelig prædisposition. Det er videnskabeligt bevist, at en defekt i kromosom 22 spiller en rolle i den mulige udvikling af tumorer. En sådan overtrædelse forekommer hos personer med genet for neurofibromatose, hvilket forårsager en høj sandsynlighed for meningiom hos personer, der lider af denne arvelige patologi. Genfejlen bliver en faktor i udviklingen af meningiomer hos hver anden patient.
- Aldersprædisposition. Meningeom i hjernen diagnosticeres hos 3% af ældre patienter (ældre end 50-60 år). Sygdommen er praktisk talt sjælden hos børn.
- Kvindeligt køn. Hormonelle ændringer - især under graviditet eller på baggrund af brystkræftbehandling - kan påvirke udviklingen af tumorprocessen i hjernen.
- Eksterne negative påvirkninger - såsom hovedskader, strålingspåvirkninger, beruselse.
Patogenese
Meningeom er en neoplasme (for det meste godartet), der stammer fra det arachnoendoteliale væv i dura mater. Det patologiske fokus dannes oftere på hjerneoverfladen, men findes undertiden i andre områder af hjernen. I mange tilfælde er det latent og kan være et tilfældigt fund under CT- eller MR-scanning.
Under påvirkning af provokerende faktorer begynder hjernens meningiom at vokse ekspansivt. Der dannes en enkelt nodulær formation, som gradvist forstørres og presser på de omgivende strukturer og fortrænger dem. Multicentrisk udvikling af neoplasma fra flere foci er ikke udelukket.
Ifølge makroskopiske karakteristika har menigiom en afrundet konfiguration, undertiden hesteskoformet. Den patologiske knude er overvejende sammenvokset med duraskeden, tæt, og i mange tilfælde er der en kapsel. Størrelsen af formationen varierer - fra et par millimeter til 1,5 decimeter eller mere. Farvenuancen på fokalsektionen er fra grålig til grålig-gullig. Cystiske inklusioner er normalt fraværende.
Meningeom i hjernen er oftere godartet og vokser langsomt. Men selv i dette tilfælde kan nidus ikke altid fjernes kvalitativt. Det er ikke udelukket, at der kan forekomme tilbagefald og malignitet i tumoren: i en sådan situation accelererer knuden sin vækst og spirer ind i det omgivende væv, herunder hjerne- og knoglestrukturer. På baggrund af malignitet spredes metastaser i hele kroppen.
Symptomer Meningiomer i hjernen
Meningeom af lille størrelse eksisterer i lang tid uden nogen åbenlyse manifestationer. Læger bemærker dog, at selv når symptomerne opstår, er det næsten umuligt at diagnosticere tumorprocessen udelukkende baseret på patientens klager: det kliniske billede af patologien er uspecifikt. Blandt de mest almindelige manifestationer: langvarige smerter i hovedet, generel svaghed, lammelse, synshandicap, talevanskeligheder.
Symptomernes specificitet afhænger af tumorfokussets placering.
- Frontallappens meningiom er karakteriseret ved tilbagevendende epileptiske anfald, smerter i hovedet, svaghed i arme og ben, talebesvær og begrænset synsfelt.
- Frontallappens meningiom er karakteriseret ved hyppige epileptiske anfald, svaghed i arme og ben, smerter i hovedet, psyko-emotionelle forstyrrelser, forringelse af intellektuelle evner, svær apati, følelsesmæssig ustabilitet, tremor, afstumpet affekt.
- Meningeom i kileskriftkammen manifesterer sig med øjenudbuling, synshandicap, okulomotorisk lammelse, epileptiske anfald, hukommelsessvækkelse, psyko-emotionelle forstyrrelser og hovedpine.
- Cerebellært meningiom viser sig ofte med uregelmæssige og ukoordinerede bevægelser, øget intrakranielt tryk, stemme- og synkeforstyrrelser.
- Når meningiom er lokaliseret i den pontocerebellare vinkel, bemærkes høretab, svækkelse af ansigtsmuskulaturen, svimmelhed, motorisk ukoordination og diskoordination, øget intrakranielt tryk, vokale og synkeforstyrrelser.
- Når den tyrkiske sadel og olfaktoriske fossa er påvirket, ses ofte anosmi, psyko-emotionelle forstyrrelser, hukommelses- og synsforstyrrelser, euforiske tilstande, nedsat koncentrationsevne og urininkontinens.
Første tegn
På baggrund af neoplasmens overvejende langsomme vækst opdages de første symptomer ikke med det samme, men først når de omgivende strukturer komprimeres direkte af tumorfokus eller hævelse. De første symptomer er uspecifikke. De kan være:
- Hovedpine (kedelig, konstant, trykkende);
- Psyko-emotionel ustabilitet, pludselige humørsvingninger;
- Adfærdsforstyrrelser;
- Vestibulære lidelser, svimmelhed;
- Pludselig forringelse af syn, hørelse;
- Hyppig kvalme, uafhængigt af fødeindtag.
Efter et stykke tid udvides det kliniske billede. Der er:
- Parese og lammelse (ensidig);
- Taledysfunktion (vanskeligheder med taleproduktion, stammen osv.);
- Anfald;
- Psykisk svækkelse;
- Hukommelsesnedsættelse;
- Koordinations- og orienteringsforstyrrelser.
Niveauer
Afhængigt af det histologiske billede kan hjernens meningiom have flere stadier eller grader af malignitet:
- Grad I omfatter godartede, gradvist udviklede tumorer, der ikke vokser ind i nærliggende væv. Sådanne meningiomer er karakteriseret ved et relativt gunstigt forløb og har ikke tendens til at recidivere. De forekommer i 80-90% af tilfældene. Godartede meningiomer klassificeres yderligere afhængigt af cellestrukturen. Neoplasmer er således meningoteliale, fibrøse, blandede, angiomatøse, psammomatøse, mikrocystiske, sekretoriske, luminale, metaplastiske, kordoidale og imfoplasmocytiske.
- Grad II omfatter atypiske foci karakteriseret ved mere aggressiv udvikling og en tendens til recidiv. I nogle tilfælde observeres infiltrativ vækst i hjernevæv. Meningeomer af anden grad er til gengæld atypiske, kordoidale og luminale. Sådanne neoplasmer forekommer i omkring 18% af tilfældene.
- Grad III omfatter maligne meningiomer af tre kategorier: papillære, anaplastiske og rhabdoide. Alle er karakteriseret ved et aggressivt forløb med infiltrativ vækst, metastase og en høj forekomst af recidiv. Sådanne foci er dog relativt sjældne - omkring 2% af tilfældene.
Forms
Ifølge de lokale manifestationer af hjernens meningiom kan opdeles i følgende typer:
- Falx meningiom er en nidus, der udspringer fra seglprocessen. Klinikken er karakteriseret ved krampeanfald (epileptisk), mulig lammelse af lemmerne og dysfunktion af bækkenorganerne.
- Atypisk meningiom svarende til malignitet af grad 2. Det er karakteriseret ved neurologiske symptomer og hurtig vækst.
- Anaplastisk meningiom er en ondartet patologisk knude.
- Forstenet neoplasme - manifesteret af en stærk følelse af træthed, svaghed i lemmerne, svimmelhed.
- Parasagittal neoplasma - ledsaget af anfald, paræstesier, intrakraniel hypertension.
- Frontallappens læsioner er karakteriseret ved mentale og følelsesmæssige lidelser, nedsat koncentrationsevne, hallucinationer og depressive tilstande.
- Konvexital temporal zone tumor - manifesteret af auditive og taleforstyrrelser, tremor.
- Obstrueret parietal meningiom - ledsaget af forekomsten af tanke- og orienteringsproblemer.
- Meningotheliomatøs neoplasme - karakteriseret ved langsom vækst og forekomsten af primære fokale symptomer.
- Den tyrkiske sadeltuberkelknude er et godartet fokus, der manifesterer sig med ensidig synsnedsættelse og chiasmalt syndrom (optisk atrofi og bitemporal hemianopsi).
Komplikationer og konsekvenser
Sandsynligheden for bivirkninger og komplikationer ved hjernehindekræft afhænger af mange faktorer. Hos patienter, der har gennemgået kirurgisk fjernelse af neoplasmen, er chancerne for fuldstændig helbredelse meget højere. Men afvisning af operation, hvis indiceret, fører i de fleste tilfælde til et uopretteligt resultat: patientens tilstand kan støt forværres indtil døden.
Behandlingens succes er tæt forbundet med kvaliteten af det kirurgiske indgreb og den postoperative rehabiliteringsperiode. Hastigheden, hvormed patienten vender tilbage til et normalt liv, påvirkes også af:
- Fravær af patologier i det kardiovaskulære system;
- Fravær af diabetes mellitus;
- Eliminering af dårlige vaner;
- Nøjagtig opfyldelse af lægens anbefalinger.
I nogle tilfælde, selv efter kirurgisk resektion af tumorfokus, forekommer der tilbagefald efter et stykke tid:
- Meningeomer med atypisk forløb recidiveres i 40% af tilfældene;
- Maligne meningiomer recidiveres i næsten 80% af tilfældene.
Foci placeret i området omkring kileskriftbenet, den tyrkiske sadel og sinus kavernøs er mere tilbøjelige til at "vende tilbage" af tumorprocessen efter behandling. Tilbagefald af neoplasmer dannet i kraniehvælvingen er meget mindre hyppigt. [ 4 ]
Diagnosticering Meningiomer i hjernen
Meningeom i hjernen påvises hovedsageligt ved hjælp af diagnostiske strålebehandlingsteknikker.
MR - magnetisk resonansbilleddannelse - hjælper med at detektere tumorprocesser af enhver lokalisering. I forbindelse med diagnostikken bestemmes primært strukturen af hjernens substans, tilstedeværelsen af patologiske foci og zoner med unormal blodcirkulation, samt vaskulære neoplasmer, inflammatoriske og posttraumatiske lidelser i hjernemembranerne.
Til differentialdiagnose og vurdering af størrelsen af den patologiske knude anvendes MR-scanning med injektion af kontrastmiddel. Meningeomer har ofte en såkaldt "duralhale", et lineært område med kontrastforstærkning, der strækker sig ud over tumorbasens grænser. Fremkomsten af en sådan "hale" skyldes ikke infiltration, men reaktive ændringer i membranerne i nærheden af tumoren.
CT - computertomografi - hjælper med at finde ud af, om kranieknoglerne er involveret i den patologiske proces, om der er forkalkninger eller områder med intern blødning, hvilket ikke altid er synligt på MR. Hvis det er indiceret, er det muligt at anvende boluskontrast - intravenøs injektion af røntgenkontrastforstærkning med en speciel sprøjte.
Laboratorietests er hovedsageligt repræsenteret ved sådanne blodprøver:
- Generel analyse - hjælper med at vurdere det samlede antal blodplader, røde blodlegemer, hvide blodlegemer og andre blodlegemer, hvilket hjælper med at identificere en inflammatorisk eller anæmisk proces;
- Biokemisk analyse - giver dig mulighed for at bestemme blodets kemiske sammensætning;
- Kræftmarkørundersøgelse.
Om nødvendigt ordineres yderligere instrumentel diagnostik:
- Elektroencefalografi (registrerer hjerneaktivitet);
- Angiografi (afslører intensiteten af blodtilførslen til tumorfokus);
- Positronemissionstomografi (PET hjælper med at detektere tilbagefald af neoplasmer).
Differential diagnose
Under differentialdiagnosen af hjernetumorprocesser er det nødvendigt at tage hensyn til forskellige faktorer, herunder generel diagnostisk og epidemiologisk. Magnetisk resonansbilleddannelse betragtes som undersøgelsen "nummer 1". I forbindelse med diagnostiske foranstaltninger er det absolut nødvendigt at tage hensyn til:
- Hyppigheden af patologier (1/3 - gliale tumorer, 1/3 - metastatiske foci, 1/3 - andre neoplasmer);
- Patientens alder (børn har større sandsynlighed for leukæmi og lymfomer, anaplastiske tumorer og teratomer, samt kraniofaryngiomer, medulloblastomer og ependymomer; hos voksne patienter findes glioblastomer og astrocytomer, meningiomer og schwannomer overvejende; hos ældre patienter diagnosticeres meningiomer, glioblastomer og metastatiske tumorer oftere);
- Lokalisering (supratentoriel, infratentoriel, intraventrikulær, sellær-parasellær, cerebellopontin vinkel osv.);
- Spredningstype (langs rygmarven - oligodendrogliom, ependymom, medulloblastom, lymfom; til den modsatte hemisfære - glioblastom, astrocytom med lav differentiering; med involvering af cortex - oligodendrogliom, gangliogliom);
- Funktioner ved den indre struktur (forkalkning er mere karakteristisk for oligodendrogliom og kraniofaryngeom, men forekommer også i 20% af meningiomer);
- Diffusion (klare diffusionsvægtede foci på MR er typiske for abscesser, epidermoide cystiske masser, akut slagtilfælde; tumorprocesser har et lavt signal på diffusionsvægtet MR af hjernen).
Hvem skal kontakte?
Behandling Meningiomer i hjernen
Terapiskemaet for hjernemeningeom ordineres i henhold til et individuelt program, der tager hensyn til størrelsen og placeringen af neoplasmen, eksisterende symptomer, vækstintensitet og patientens alder. Oftest vender lægerne sig til en af de tre hovedteknikker: observationstaktik, kirurgisk resektion og strålebehandling.
Observationstaktikker anvendes på meningiomer, der vokser langsomt, ikke mere end 1-2 mm om året. Patienter med sådanne neoplasmer bør gennemgå årlig diagnostisk magnetisk resonansbilleddannelse:
- Hvis det er en lille knude, uden eller med milde symptomer og bevaret livskvalitet;
- Hvis patologien opdages hos en ældre person på baggrund af langsomt progressive symptomer.
Kirurgisk behandling betragtes som grundstenen i fjernelse af meningiom. Kirurgi er obligatorisk, hvis nidus er placeret på et tilgængeligt sted væk fra funktionelt vigtige områder af hjernen. Hvis det er muligt, vil kirurgen forsøge at fjerne neoplasmen fuldstændigt for at forhindre tilbagefald i fremtiden og samtidig genoprette (bevare) nervesystemets funktionalitet. Desværre er denne mulighed ikke altid til stede. For eksempel, hvis fokus er placeret ved bunden af kraniet eller vokser ind i de venøse bihuler, annulleres fuldstændig resektion på grund af den høje sandsynlighed for alvorlige komplikationer. I en sådan situation udfører kirurgen en delvis excision for at reducere kompression af hjernestrukturer. Derefter behandles patienterne obligatorisk med radiokirurgi og strålebehandling.
Gammakniv-radiokirurgi er indiceret til alle patienter med primært meningiom, uanset placeringen af den patologiske knude, såvel som til patienter med resterende tumorer efter ufuldstændig resektion eller bestråling (hvis fokusets maksimale størrelse ikke overstiger 30 mm). Gammakniv er mere egnet til påvirkning af formationer med deres placering i dybe hjernestrukturer, der er vanskelige at få adgang til ved konventionel kirurgisk indgreb. Metoden anvendes også til patienter, der ikke kan tolerere konventionel kirurgi. Radiokirurgi stopper væksten af meningiom ved at ødelægge dets DNA og tromberere det ernæringsmæssige vaskulære netværk. Denne behandling er effektiv i mere end 90% af tilfældene.
"Fordele" ved Gamma Knife-behandling:
- De omgivende hjernestrukturer påvirkes ikke;
- Der er ikke behov for indlæggelse på hospitalet;
- Metoden er ikke-invasiv, så der er ingen risiko for infektion eller blodtab;
- Der er ikke behov for generel anæstesi;
- Der er ikke behov for en lang restitutionsperiode.
Konventionel strålebehandling er indiceret til patienter med multiple eller store meningiomer og involverer brug af ioniserende stråling. Afhængigt af indikationen skelnes der mellem røntgenbehandling, β-terapi, γ-terapi, proton- og neutroneksponering. Den terapeutiske effekt er baseret på beskadigelse af tumor-DNA i aktivt prolifererende celler, hvilket medfører deres død.
Kemoterapi til godartet meningiom i hjernen er uhensigtsmæssig og anvendes praktisk talt ikke. Denne metode ordineres dog til ondartede neoplasmer som en hjælpevirkning for at bremse væksten og forhindre spredning af den patologiske proces til dybt hjernevæv.
Derudover ordineres symptomatisk behandling for at lindre patientens tilstand og forbedre blodcirkulationen i hjernen.
Medicin
Som præoperativ forberedelse administreres patienter med cerebral meningiom medicin til at stabilisere blodtrykket. Hvis der ikke er hypothalamus-hypofysekriser, administreres Proroxan 0,015-0,03 g tre gange dagligt eller Butyroxan 0,01-0,02 g tre gange dagligt under blodtryksovervågning (det er vigtigt at overvåge patientens tilstand, da et kraftigt fald i blodtrykket, bradykardi, besvimelse og hjerterytmeforstyrrelser er muligt). Ved vedvarende forhøjet blodtryk anbefales Prazosin 0,5-1 mg tre gange dagligt. Det er en syntetisk vasodilatator, og mulige bivirkninger inkluderer dyspnø, ortostatisk sænkning af blodtrykket og hævelse i benene.
Under hensyntagen til graden af binyrebarkinsufficiens udføres hormonbehandling med kortison, hydrokortison og prednisolon. Før operationen administreres hydrokortison 50 mg hver 8. time til patienterne (også administreret umiddelbart før indgrebet, under processen og i flere dage efter, i individuelle doser).
Hvis det er indiceret, anvendes skjoldbruskkirtelhormoner og kønshormoner. Til forebyggelse påbegyndes behandling med cefalosporiner dagen før indgrebet. Traditionelt gives Ceftriaxon 1-2 g op til to gange dagligt intramuskulært, med fortsat behandling i fem dage efter operationen. Ved udvikling af inflammatoriske processer (meningoencephalitis) ordineres antibiotikabehandling under hensyntagen til det identificerede patogen i to uger, og hos patienter med immundefekttilstande - i 3 uger eller mere. Parenteral administration af penicilliner, fluorquinoloner, cefalosporiner af 3. generation og glycopeptider er mulig.
Hvilke vitaminer kan ikke tages med meningiom i hjernen?
Det daglige indtag af vitaminer i kræftpatienters krop er særligt vigtigt. For personer, der er svækket af tumorprocesser, er nyttige stoffer livsvigtige, og de bør ikke kun tilføres med mad, men ofte i form af specielle lægemidler - tabletter eller injektioner. Beslutningen om behovet for yderligere indtagelse af vitaminer træffes af den behandlende læge. I de fleste tilfælde er vitaminbehandling indiceret til at øge kroppens forsvar, aktivere helingsprocesser og styrke immunitet, der er svækket af strålebehandling eller kirurgi. Derudover reducerer vitaminer ofte bivirkningerne af lægemiddelbehandling.
De fleste vitaminpræparater har kun en positiv effekt på kroppen - forudsat at den foreskrevne dosis følges. Nogle vitaminlæger råder dog til forsigtighed og bør ikke tages uden recept. Vi taler om sådanne lægemidler:
- Alfa-tocopherol (E-vitamin);
- Methylcobalamin (vitamin B12 );
- Thiamin ( B1 );
- Folsyre ( B9 ).
Kræver forsigtighed ved indtagelse af vitamin A og D3, samt multivitaminpræparater, der indeholder jern.
Rehabilitering
Kirurgisk resektion af hjernens meningiom er en ret alvorlig operation. Selv hvis indgrebet udføres perfekt, er det meget vigtigt at gennemføre rehabiliteringsperioden korrekt for at sikre fuld heling uden risiko for tilbagefald af tumoren.
Der er en række forbud, man skal huske på efter operationen:
- Du må ikke drikke alkoholholdige drikkevarer;
- Du kan ikke rejse med fly (medmindre din læge godkender det);
- Gå ikke i sauna og sauna, brug ikke solarium eller solbad i den aktive solperiode;
- For første gang bør du ikke dyrke aktive sportsgrene, der involverer øget stress;
- Du bør undgå skandaler, skænderier og andre situationer, der kan påvirke centralnervesystemet og blodtrykket negativt.
Rehabiliteringsprogrammet udvikles individuelt for hver patient. Under restitutionsprocessen kan ordningen ændres afhængigt af den eksisterende dynamik. Ved ødem og restsmertesyndrom kan fysioterapi anvendes. Ved parese af lemmerne ordineres massage og manuel terapi for at forbedre blodcirkulationen og lymfestrømmen, øge neuromuskulær ledning og følsomhed. Terapeutisk træning hjælper med at genoprette tabte funktioner, danne refleksforbindelser og stabilisere vestibulærapparatets arbejde.
Forebyggelse
Ifølge eksperter har mange kræftsygdomme en forbindelse til menneskelig ernæring. For eksempel er præference for rødt kød forbundet med forskellige typer kræft. Alkoholholdige drikkevarer, rygning, indtagelse af mad af lav kvalitet og unaturlig mad har også en negativ indvirkning.
Læger anbefaler:
- Hold en balance mellem kalorieindtag og fysisk aktivitet;
- For at opretholde normal kropsvægt;
- At være fysisk aktiv;
- I kosten skal man foretrække frugt, grøntsager og grøntsager, undgå færdigretter og rødt kød;
- Begræns alkoholforbruget.
Tilstrækkelig og tilstrækkelig nattesøvn er også vigtig for at styrke kroppens evne til at modstå udviklingen af onkologi. Kvalitetssøvn bidrager til normalisering af hormontilstanden og stabilisering af de vigtigste vitale processer. Samtidig fører mangel på søvn til øget stressniveau og forstyrrelse af sunde rytmer, hvilket kan give anledning til udvikling af hjernehindekræft.
For forebyggende formål anbefales det kraftigt ikke at glemme at gennemgå regelmæssige undersøgelser og besøge læger rettidigt.
Vejrudsigt
Hvis godartet meningiom i hjernen opdages i tide uden at spire ind i nærliggende væv, kan prognosen betragtes som gunstig. De fleste patienter kommer sig fuldstændigt. I omkring 3% af tilfældene ses en recidiv af patologien. Atypiske tumorer er tilbøjelige til recidiv hos næsten 40% af patienterne, og maligne tumorer - hos 75-80% af patienterne.
Specialister skelner mellem et femårigt kriterium for genvækst af meningiomer, som afhænger af det patologiske fokuss lokalisering. Den mindste tendens til recidiv har neoplasmer placeret nær kraniehvælvingen. Noget oftere recidiverende tumorer i området omkring den tyrkiske sadel, endnu oftere - læsioner nær kileformens krop (inden for fem år vokser 34% af sådanne meningiomer igen). Foci lokaliseret nær kileformens vinger og sinus kavernøs er mest tilbøjelige til recidiv (60-99%).
Resultatet af sygdommen afhænger direkte af en ansvarlig holdning til deres eget helbred og rettidig henvisning til læger.
Alkohol mod meningiom i hjernen
Uanset placeringen af hjernemeningeom bør alle patienter, der diagnosticeres med denne sygdom, glemme alkoholholdige drikkevarer. Alkoholholdige drikkevarer bør ikke kombineres med nogen form for kræft, herunder godartede kræftformer. Alkohol er også kontraindiceret hos patienter, der gennemgår kemoterapi. Selv en lille mængde alkoholholdig drik kan forårsage alvorlige konsekvenser, helt op til patientens død.
Årsagerne til dette forbud er følgende:
- Immunforsvaret lider, der er gunstige betingelser for udvikling af svampe-, mikrobiel eller viral infektion;
- Kroppen bærer en ekstra belastning og bruger energi på at eliminere alkoholforgiftning i stedet for at lede dem til at bekæmpe tumorprocessen;
- Bivirkningerne af kemomedicinerne forstærkes;
- Lever og nyrer udsættes for øget belastning, og risikoen for lever- og nyresvigt øges;
- Øget risiko for metastase;
- Forværrer patientens velbefindende betydeligt, forværrer symptomerne.
I nogle tilfælde kan alkohol opveje de virkninger, der tidligere blev opnået under kemoterapi, så det er vigtigt for meningiompatienter at undgå alkohol helt.
Handicap
Om en handicapgodkendelse kan gives, afhænger af en række faktorer:
- Malignitet eller godartethed af neoplasmen;
- Muligheden, kendsgerningen og kvaliteten (fuldstændigheden) af det kirurgiske indgreb;
- Hvis der har været en gentagelse;
- Arten og graden af funktionelle lidelser, tilstedeværelsen af handicap;
- Ud fra sociale kriterier som alder, beskæftigelse.
Den første handicapgruppe tildeles, hvis patienten har stabile eller tiltagende hjernesygdomme, begrænsninger i forhold til egenomsorg, bevægelse osv.
Den anden gruppe er indiceret til personer, der er opereret for en godartet, ondartet eller metastatisk tumor med ugunstig rehabiliteringsprognose eller med moderat, men permanent invaliditet.
Den tredje gruppe er tildelt patienter med moderat nedsat hjernefunktion, hvilket forhindrer tilstrækkelig orientering, kognitive evner, mobilitet og arbejdsaktivitet.
Hvis hjernens meningiom ikke har udtalte symptomer, og patientens evne til at arbejde efter behandlingen bevares, er det ikke muligt at tildele en handicapgruppe.

